Dr. Alberto Eustáquio Caldeira de Melo – Cardiologia Clínica
Introdução
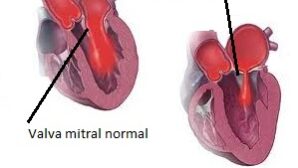
O aparelho valvar mitral é composto por um anel ou ânulo mitral, dois folhetos (anterior e posterior) ou cúspides valvares, cordoalhas tendíneas e músculos papilares. Durante a contração cardíaca os músculos papilares se contraem, tencionando as cordoalhas tendíneas e fechando as cúspides mitrais, evitando que elas se prolapsem para o interior do átrio esquerdo. Durante a diástole elas se abrem permitindo a passagem do fluxo sanguíneo do átrio esquerdo (AE) para o ventrículo esquerdo (VE) praticamente sem oferecer resistência, com uma abertura em torno de 4 a 6 cm2. No final da diástole do VE a pressão entre o AE e o VE é igual, formando praticamente uma câmara única neste momento. A Estenose Mitral (EM) caracteriza-se por uma limitação desta abertura da valva mitral, gerando dificuldade ao fluxo sanguíneo entre o átrio esquerdo e ventrículo esquerdo e, consequentemente, alterações nas pressões entre estas duas câmaras.
Etiologia
A febre reumática é a principal causa da EM, sendo responsável por 99% das estenoses mitrais em tempo de troca valvar e as mulheres são mais afetadas que os homens em uma razão de 2:1. Em torno de 25% dos pacientes com cardite reumática evoluem com sequela cardíaca de estenose mitral pura e destes 40% associam o quadro de insuficiência mitral concomitante. Cerca de 38% dos pacientes com EM desenvolvem alterações em aórtica e 6% alterações em tricúspide. No Brasil, continua sendo um grave problema de saúde pública com prevalência de 3% a 5% em crianças e adolescentes. Outras causas incluem deformidades congênitas, calcificação do anel mitral, doenças infiltrativas (multipolissacaridoses), endocardite infecciosa, lúpus eritematoso sistêmico, artrite reumatóide, síndrome carcinóide, e doença de Wipple.
Fisiopatologia
A cardite reumática em valva mitral provoca espessamento, calcificação e fusão das comissuras, cordoalhas, cúspides e, na maioria das vezes, uma combinação destes processos. Em conseqüência desta situação, a área valvar, que em pacientes normais esta em torno de 4 a 6 cm², inicia o processo de obstrução e quando esta ultrapassa o limite de 50% ocorre consequente elevação do gradiente diastólico entre o átrio e o ventrículo esquerdo, iniciando os sintomas clínicos da estenose mitral.
A diminuição da área valvar desencadeia aumento da pressão atrial esquerda, que pode evoluir com graus variados de dilatação e hipertrofia dessa câmara, fibrilação atrial e formação de trombo. Além disso, tal aumento de pressão é retrogradamente transmitido para os capilares pulmonares, levando à elevação da pressão venocapilar pulmonar (PVCP). Quando a PVCP supera a pressão oncótica do plasma há extravasamento de líquido, desencadeando edema pulmonar. As arteríolas pulmonares reagem com vasoconstricção, hiperplasia da intima), hipertrofia da media e conseqüente hipertensão pulmonar. A HAP gera sobrecarga de VD, que pode evoluir com insuficiência da valva tricúspide, aumento da pressão atrial direita e hipertensão venosa sistêmica.
Em função da dificuldade do fluxo sanguíneo entre o a AE e VE, o diâmetro diastólico final do ventrículo esquerdo é normal ou diminuído e a pressão sistólica final é baixa, podendo ocorrer assim diminuição do débito cardíaco.
Fisiopatologia da EM:
| – Redução da área do orifício valvar (<2cm²)
– Aumento pressão átrio esquerdo – Desenvolvimento de gradiente diastólico AE/VE – Hipertensão venocapilar pulmonar – Hipertensão arterial pulmonar – Sobrecarga de VD – Insuficiência Tricúspide – Aumento na pressão AD – Hipertensão venosa sistêmica |
| – Diminuição débito cardíaco |
Achados Clínicos
Sinais e Sintomas:
. Geralmente ocorre um período de latência de 20 a 40 anos entre o surto da doença reumática e o início dos sintomas da estenose mitral e de maneira geral, a sobrevida em 10 anos após o inicio dos sintomas é de 50% a 60%; em presença de sintomas limitantes a sobrevida em 10 anos cai para 5% a 15% dos pacientes e em caso de HAP grave a sobrevida cai para menos de 3 anos.
. Dispnéia: no princípio se manifesta aos grandes esforços e progride ate aparecer em repouso, podendo vir ou não acompanhada de ortopneia, sibilos, tosse, dispnéia paroxística noturna e edema agudo de pulmão. Alguns pacientes tornam-se rapidamente sintomáticos após esforço excessivo, gestação ou quadros infecciosos. Outras vezes observa-se súbita piora devido à instalação de FA com alta resposta ventricular. A FA ocorre entre 30% a 40% dos pacientes devido sobrecargas de pressão do AE, fibrose dos tratos internodais e danos ao nó sinoatrial, secundários ao processo inflamatório conseqüente a febre reumática.
. Hemoptise
. Astenia, fadiga
. Disfagia (devido ao AE dilatado comprimir o esôfago)
. Rouquidão (dilatação do AE pode levar à compressão do nervo laríngeo)
. Aumento da predisposição para fibrilação atrial, formação de coágulos e tromboembolismo
. Dor torácica, às vezes indistinguível da angina pectoris, decorrente da compressão do tronco da coronária esquerda pelo tronco da artéria pulmonar dilatada.
-Exame físico:
.Facies mitralis (pouco comum), caracterizada por nariz fino e manchas róseas purpúreas no rosto (devido ao baixo debito cardíaco e à vasoconstrição periférica);
. Edema em membros inferiores, distensão hepática e estase jugular (relacionados com insuficiência cardíaca direita);
.Pulso arterial é na maioria das vezes normal, mas pode se apresentar com baixa amplitude nos pacientes com redução do volume sistólico
.Ictus Cordis é geralmente normal uma vez que o VE esta preservado. Pode estar desviado para a esquerda, permanecendo no quarto espaço intercostal quando há disfunção de VD.
.Frêmito diastólico em área mitral, melhor perceptível com o paciente em decúbito lateral esquerdo (DLE).
.Ausculta:
-Ritmo cardíaco regular ou irregular na presença de FA.
-B1 hiperfonética devido ao fechamento súbito das cúspides da valva mitral
-Sopro diastólico em ruflar de baixa frequência no foco mitral, timbre grave, melhor audível no ápice, com a campânula e com o paciente em DLE;
-A gravidade da estenose não se relaciona com a intensidade do sopro;
-Quanto mais próximo o estalido de abertura de B2, mais grave é a estenose aórtica;
-Com a elevação da pressão pulmonar o segundo compomente da segunda bulha (P2) se acentua;
-Outros sinais de hipertensão pulmonar incluem o encurtamento do desdobramento da B2, o sopro de insuficiência tricúspide e o sopro de Graham Steel da regurgitação pulmonar.
Exames Complementares
–Eletrocardiograma
.Pouco sensível na EM leve, mas nas EM moderada e grave mostra alterações características;
. Sobrecarga atrial esquerda em lesões moderadas a graves, com onda P ≥ 0,11 ms na derivação DII (bífida) em 90% dos pacientes (Indice de Macruz). Bifasica em V1 com 2a fase lenta (Indice de Morris). Geralmente regride após valvotomia bem sucedida;
. Em caso de hipertensão pulmonar pode ocorrer desvio de eixo para a direita no plano frontal;
. Fibrilação atrial é frequente;
. Sinais de sobrecarga ventricular direita;
. Sinais de SAE e SVD em conjunto com outros dados praticamente sela o diagnostico;
. SAD ocorre em EM grave em fase adiantada.
-Radiografia de Tórax
. Pode ser normal no início do quadro;
. Dilatação atrial esquerda, caracterizada pelo sinal do duplo contorno e retificação da borda cardíaca esquerda. Tais alterações são melhores visualizadas nas posições obliqua lateral esquerda e perfil;
. Retificação ou abaulamento do tronco da artéria pulmonar e aumento do AD e VD indicam hipertensão arterial;
. Sinais de congestão pulmonar: linhas horizontais B de Kerley e derrames pleurais;
. Rotação horária do coração devido ao aumento do VD.
-Ecocardiograma
. Exame fundamental para o diagnóstico e planejamento terapêutico;
. O aspecto morfológico da EM reumática é característico;
. O ECODOTT(trantorácico) é o exame que pode confirmar a EM, avaliar sua gravidade, sugerir sua etiologia e prognóstico, além de mensurar a pressão arterial pulmonar e classificar a EM em leve, moderada e grave. Deve ser realizado em todos os pacientes com suspeita de EM na apresentação inicial para posterior controle;
. O eco sob estresse fisiológico é indicado quando há discrepância entre os achados do ETT e o quadro clínico;
. O ECODOTE(transesofágico) deve ser realizado em pacientes que apresentam fenômeno tromboembólico e nos candidatos à valvoplastia percutânea.
. A gravidade da EM é graduada a partir dos valores de área valvar e do gradiente pressórico médio.
Graduação da Estenose Mitral
| Lesão(grau) | Área(cm2) | Gradiente |
| Discreta | >1,5 | <5 |
| Moderada | 1,0 a 1,5 | 5 a 10 |
| Importante | <1,0 | >10 |
.O escore de Wilkins avalia quatro aspectos estruturais da valva mitral: Mobilidade dos folhetos, espessamento valvar, grau de calcificação e acometimento do aparato subvalvar. Esses itens são graduados de 1 a 4 cada, resultando em um escore que pode variar de 4 a 16. Pacientes com escore de Wilkins iguais ou inferiores a 8 são candidatos a valvuloplastia percutânea, na ausência de outras contra-indicações
-Cateterismo Cardíaco
Indicações:
.Nos casos em que os exames não invasivos são inconclusivos
.Discordância entre o gradiente médio obtido pelo Doppler e a área do orifício mitral

Cineangiocoronariografia é reservada a pacientes com suspeita de DAC associada ou na presença de fatores de risco: homens com mais de 40 anos de idade, mulheres após a menopausa ou que tenham mais de um fator de risco coronariano. Em pacientes com perfil de menor risco, a cineangiocoronariografia pode ser substituída pela angiotomografia de coronárias.
.Discrepância entre as medidas ecocardiográficas e a situação clínica do paciente
Tratamento Farmacológico
.Os pacientes assintomáticos e em ritmo sinusal não necessitam de tratamento.
. Sintomáticos: nos pacientes com EM moderada a importante o uso de fármacos é indicado enquanto o paciente aguarda procedimento intervencionista.
- Beta-bloqueadores : diminuem a freqüência cardíaca aumentando o tempo de diástole, promovendo assim o aumento do enchimento ventricular esquerdo através da valva mitral estenótica. O controle da frequência cardíaca deve ser feito em pacientes com EM moderada a importante e sintomática ou assintomática na presença de FA.
. Succinato de metoprolol na dose diária de 50 a 100 mgs é o mais indicado.
Bloqueadores de canais de cálcio não diidropiridínicos: para o controle da frequencia cardíaca na presença de contraindicações ao uso de betabloqueadores (verapamil e diltizem);
- Diuréticos: Sinais de congestão pulmonar (dispneia, ortopneia e dispneia paroxística noturna). Usar com cuidado para não desencadear baixo débito.
. Furosemida – primeira escolha, em doses orais de 40 mgs/dia podendo aumentar conforme o caso clínico
. Hidroclorotiazida: 25 a 50 mg ao dia – não é a primeira escolha.
- Inibidores da aldosterona: Sinais de IC direita (edema periférico, hepatomegalia e ascite)
. Espironolactona: 12,5 a 25mg/dia, podendo chegar a 50 mgs/dia associada a outro diurético, de preferência a furosemida.
- Anticoagulantes: FA ou evento embólico prévio e trombo atrial esquerdo, independente do grau de EM.
. Warfarina para manter o RNI-alvo entre 2-3 (dose inicial de 5 mgs/dia, em pacientes acima de 60 anos iniciar com 2,5 mgs/dia).
Obs.: Pacientes com FA com mais de 48 horas devem ser submetidos ao esquema de anticoagulação oral por três semanas, após RNI efetivamente entre 2 e 3, antes da tentativa de cardioversão química ou elétrica.
- Aspirina: pacientes que apresentaram baixo nível de aderência a warfarina. A dose indicada é de 81 mgs a 325 mgs/dia;
- Digitálicos: Não alteram a situação hemodinâmica e não beneficiam pacientes em ritmo sinusal. Uteis na FA para redução da resposta ventricular e em pacientes com disfunção ventricular esquerda e/ou direita. A dose usual é de ½ a 1 comprimido de digoxina 0,25 mgs por dia.
O tratamento de anemia e infecções deve ser imediato dado ao potencial de descompensação da valvopatia.
Prevenção endocardite infecciosa: Diretrizes americanas e européias não recomendam profilaxia para EI em valvas nativas. No Brasil as poucas estatísticas existentes em centros mais avançados mostram alta incidência de EI em portadores de valvulopatia importantes, sendo portanto mais adequado a indicação da profilaxia para EI para:
– Todos pacientes portadores de valvopatias anatomicamente significativas, em vez de usar essa estratégia somente para aqueles pacientes considerados de alto risco;
– Procedimentos potencialmente contaminados ou com manipulação de mucosas dos tratos gastrointestinal e geniturinario.
*Profilaxia para febre reumática – ver no final do capítulo.
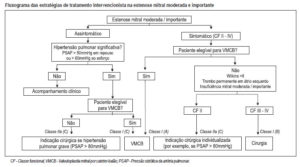
Tratamento Intervencionista
Os pacientes com estenose mitral leve a moderada, assintomáticos ou poucos sintomáticos, frequentemente permanecem assim por vários anos, não necessitando de intervenção invasiva, pois os desfechos clínicos são semelhantes aos pacientes normais pareados pela idade. Nos pacientes com EM grave ou sintomáticos a conduta invasiva é absoluta e os pacientes apresentam prognósticos piores se esta conduta não for efetivada.
Valvuloplastia mitral percutânea por cateter-balão
Apresenta uma taxa de sucesso de 80 a 95%, sendo as principais complicações o acidente vascular encefálico, tamponamento cardíaco a insuficiência mitral importante. O principal critério de elegibilidade para a VMCB é a análise morfológica da valva mitral, sendo o escore ecocardiográfico de Wilkins o mais utilizado nesta avaliação através do ECODOTT.
O paciente ideal apresenta os folhetos valvares flexíveis, não calcificados e pouco acometimento subvalvar com escore de Wilkins menor ou igual a 8. Escores maiores ou igual a 12 geralmente são valvas com deformidade acentuada e a VMCB tem papel limitado, não sendo indicada. Escores entre 9 e 12 merecem uma avaliação individualizada.
| Contra-indicações da VMCB:
-Insuficiência mitral moderada a importante -Trombo atrial esquerdo que não desaparece com anticoagulação adequada -Escore de Wilkins > 8 -Indicação de tratamento cirúrgico em outra valva ou na aorta -DAC grave com indicação cirúrgica -Valva calcificada -Grave doença subvalvar -Impossibilidade de anticoagulação antes do procedimento em pacientes de elevado risco para tromboembolismo: FA crônica ou paroxística, tromboembolismo prévio, átrio esquerdo > 50mm, contraste espontâneo graus III e IV |
Tratamento cirúrgico
A realização da comissurotomia, valvoplastia ou troca valvar feita sob visão direta, com o uso de circulação extracorpórea, apresenta excelentes resultados e a TVM está bem indicada nos pacientes com válvulas distorcidas ou calcificadas.
-Classe I :
.Pacientes com EM moderada a importante, sintomáticos (CF III ou IV), com contraindicações à VMCB.
.Pacientes com EM moderada a importante, sintomáticos (CF III ou IV), em centros sem equipe treinada para realização de VMCB.
-Classe IIa:
. Pacientes com EM moderada a importante associada a eventos embólicos recorrentes, apesar de adequada anticoagulação.
. Tratamento cirúrgico combinado da fibrilação atrial em pacientes com EM moderada a importante, sintomática (CF III ou IV), quando indicado tratamento cirúrgico da EM.
. Pacientes com EM importante, assintomáticos (CF I ou II), com HP grave (PSAP ≥ 80mmHg), não candidatos à VMCB.
-Classe III: